心タンポナーデ
■概念:何らかの原因で心膜腔の内圧が上昇し、心室の拡張期充満が障害され、心拍出量が低下した状態。心膜腔の内圧上昇は大部分が血液の貯留であるが、稀に空気であることもある。
■病因•病態生理
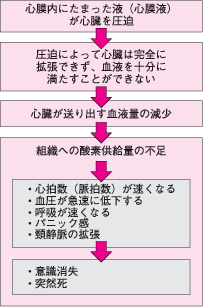
心嚢液貯留➡心膜腔圧↑➡右房圧排➡右室圧排➡右室拡張期圧↑➡左室拡張気圧↑
↓ ↓
静脈還流↓➡静脈圧上昇➡右室血液充満↓➡心拍出量↓➡血圧↓➡ショック
•心膜腔内圧の上昇は、貯留液の量、貯留速度、心膜の伸展が関与する
•貯留速度が心タンポナーデの病態に重要な因子
•心膜腔には30~50mlほどの生理的心嚢液が存在する
•50~100mlと少量でも急速に液体が貯留すると、急激に血行動態は悪化し心タンポナーデとなる。
•徐々に貯留した場合は1000ml以上の大量でも血行動態への影響は少なく、大量の心嚢液があるからといって必ずしも心タンポナーデにはならない。●急速に貯留する原因
1) 急性心筋梗塞の心破裂
2) 急性大動脈解離(上行大動脈)の心腔内破裂
3) 心臓カテーテル検査時の壁穿孔(医原性)
4) 胸部外傷
5) 開心術後●亜急性~慢性で心タンポナーデを生じる原因
1) 悪性腫瘍の心膜転移
2) 尿毒症
3) 特発性心膜炎(主にウイルス性)
4) 結核性心膜炎■症状
急性の心タンポナーデの場合
•頻脈
•血圧低下
•呼吸困難
•四肢冷汗からショック状態
•突然の意識消失
●Beckの三徴:血圧低下、静脈圧の上昇、心音の微弱化
●奇脈:吸気時に収縮期血圧が10mmHg以上低下する現象
本来は吸気時に静脈還流が増大→右室の容量が増加→心拍出量増加
心タンポナーデでは右室の容量増加に余裕がなく、心室中隔は左室側に偏位し左室を圧排→左室充満を低下
生理的な呼吸性変動<心拍拍出量低下➡血圧低下慢性の心タンポナーデの場合
•血圧低下が緩徐に進行
•呼吸困難
•食欲不振
•体重減少■検査と診断
a. 胸部X線:心タンポナーデに特徴的な所見はない。慢性で大量に貯留すれば心陰影は拡大する。
b. 心電図:血圧低下に伴って反射性頻脈となる。洞性頻脈、大量の心嚢液貯留では低電位や電気的交互脈
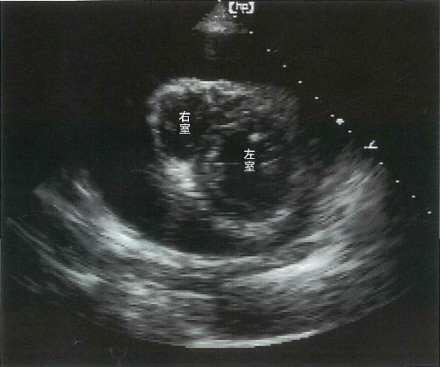
c. 心エコー図検査:echo-free space、心膜腔の内圧上昇所見:右房や右室の壁が内方に陥凹する、虚脱 (collapse)として観察。収縮早期の右房虚脱:心タンポナーデの初期徴候。拡張早期の右室虚脱:心拍出量の有意な低下時にあらわれる所見■治療
•治療の原則は心膜腔内の減圧
•急性心筋梗塞の心破裂や急性大動脈解離の心膜内出血では緊急手術
•血圧低下やショックに対しては補液、輸血、昇圧剤■経過、予後
•心タンポナーデの予後はその原因によって大きく異なる。
a. 心臓カテーテル検査直後の血圧低下、頻脈は心タンポナーデを疑って検査する。心タンポナーデであれば迅速に対応し、ドレナージにより血行動態はすみやかに改善し、予後良好
b. 急性心筋梗塞の心破裂や急性大動脈解離による心タンポナーデの場合、経過は急激でショックとなり、緊急手術でも救命できる可能性は低い。